Что такое коэффициент чувствительности к инсулину
26.10.2013 21:00
12 758 
Доброе время суток, уважаемые читатели! Сегодня статья посвящается всем пациентам, которые используют короткий инсулин для компенсации сахарного диабета. В своих прошлых статьях “Хлебные единицы или сколько вешать в граммах?” и “Как подобрать короткий инсулин?” я уже рассказывала, как рассчитывать еду и болюсный инсулин. Но расчет верен для случаев, когда сахар в крови перед приемом пищи нормальный, т. е. не превышает 5,5-6,0 ммоль/л.
Как поступать в случаях, когда сахар крови перед едой больше нормы? Конечно, нужно к болюсной дозе инсулина прибавлять еще какое-то количество инсулина на снижение уровня сахара до нормы. Но как понять, сколько нужно взять инсулина? Для расчета дозы инсулина “на понижение” нужно знать свой коэффициент чувствительности.
Коэффициент чувствительности показывает, на сколько ммоль/л снизится уровень сахара крови при введении 1 ед короткого или ультракороткого инсулина. Зная, сколько нужно ввести инсулина, чтобы понизить уровень сахара до целевой нормы, вы сможете нормализовать этот уровень в любое время и не только перед приемом пищи.
Для наглядности я приведу пример. Допустим, перед обедом у вас сахар в крови — 8,5 ммоль/л. Вы знаете, что коэффициент чувствительности к инсулину равен 5 ммоль/л, т. е. 1 ед инсулина понижает уровень сахара на 5 ммоль/л. Получается, что дополнительно нужно ввести 0,6 ед короткого или ультракороткого инсулина.
Согласитесь, такую “поправочную” дозу инсулина очень трудно набрать на шприц-ручке. Этот расчет больше применим для пользователей инсулиновых помп. Но, как оказалось, это успешно можно делать и на шприц-ручках с шагом 0,5 ед.
Как выяснить свой коэффициент чувствительности к инсулину
Расчет коэффициента чувствительности зависит от вида инсулина, т. е. от того, каким инсулином вы пользуетесь: коротким (Хумулин Р, Актрапид, Инсуман Р и пр.) или ультракоротким (Хумалог, Новорапид, Апидра). Существует 2 правила: правило “1500” для первой группы и правило “1800” для второй группы.
Коэффициент рассчитывается по следующим формулам:
Для коротких инсулинов = 1500/(суточная доза инсулина*18), где 18 — это коэффициент перерасчета из мг/дл в ммоль/л.
Для ультракоротких инсулинов = 1800/(суточная доза инсулина*18), где 18 — это коэффициент перерасчета из мг/дл в ммоль/л.
Суточная доза инсулина подразумевает весь инсулин, полученный в течение дня, т. е. и продленный, и короткий. Поскольку доза инсулина может постоянно меняться, то лучше использовать среднее арифметическое значение за несколько дней.
Откуда взялось это правило? В 80-х годах ХХ века правило “1500” было получено опытным путем диабетологом Полом Давидсоном. Такая зависимость верна только для коротких инсулинов и для человека средних лет с массой тела 70 кг и суточной потребностью в инсулине около 50 ед в сутки, но без учета ситуации с малой потребностью в инсулине (менее 10 ед в сутки) и с высокой инсулинорезистентностью (более 100 ед в сутки). Но, даже не смотря на это, на протяжении 15 лет удавалось нормализовывать углеводный обмен большому количеству людей.
Почему используются разные числа (1500, 1800 и даже 2000)? Это зависит от возраста, вида инсулина, индивидуальной чувствительности. Поскольку Хумалог и Новорапид — более активные инсулины, то и цифра для них берется 1800, а некоторые берут 2000, при этом соотношение длинный/короткий инсулин должно быть около 50 %, т. е. в сутки делается примерно одинаковое количество короткого и длинного инсулина.
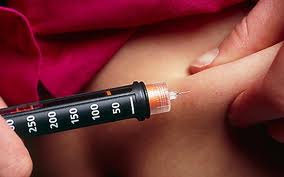
Брать меньшее число рекомендуется в случае, когда доля короткого инсулина составляет более 50 %, и наоборот, когда доля продленного инсулина больше 50 %, рекомендуется брать число больше 1800. Ниже выкладываю картинку, которая содержит уже готовые коэффициенты чувствительности в зависимости от суточной дозы и выбранного правила.
Как использовать коэффициент чувствительности на практике
Теперь вы знаете свой коэффициент чувствительности, но как же посчитать на практике ту дозу инсулина, которая правильно понизит уровень глюкозы в крови до целевой нормы? Для этого сначала нужно определиться, какой уровень сахара для вас считается целевым. Я уже как-то говорила, по-моему в статье “Как правильно сдавать на гликированный гемоглобин?”, что целевой уровень гликемии зависит от возраста, наличия осложнений и степени компенсации сахарного диабета.
Например, человеку с большим стажем диабета в возрасте 75 лет, и имеющему кучу сопутствующей патологии и осложнений сахарного диабета, будет даже вредно и опасно держать сахара в нормальных пределах, т. е. натощак — 3,3-5,5 ммоль/л, а после еды — не более 7,8 ммоль/л, поскольку в этом возрасте внезапные гипогликемии гораздо опаснее, чем чуть завышенный сахар крови. Поэтому для такого пациента адекватным будет уровень сахара натощак 6-7 ммоль/л, а после еды — не более 9-10 ммоль/л.
Другое дело, когда перед нами достаточно здоровый молодой человек лет 25-30, который еще не приобрел серьезных осложнений диабета. Ему, конечно, нужно стараться держать уровень сахара в норме, как у человека без диабета, чтобы не развились осложнения в будущем.
Что же касается детей, то мое мнение несколько расходится с общепринятым мнением детских эндокринологов. Они считают, что для ребенка достаточно хорошими сахарами считаются натощак 6-7 ммоль/л, а после еды – не более 9-10 ммоль/л, и гликированный гемоглобин 7-8 % считается приемлемым. Они считают (и правильно делают), что для детского мозга также опасны частые гипогликемии, поскольку дети более чувствительны у инсулину и гипогликемия у них наступает очень легко.
Я понимаю врачей и ничуть не осуждаю их, потому что таким образом они защищают детей и себя от глупых и непонятливых родителей, которые не очень внимательно относятся к инсулинотерапии, не прислушиваются к жалобам детей, нечасто измеряют уровень сахара у ребенка. А ведь, чтобы добиться здорового уровня сахара, нужно в день измерять минимум 8 раз.
Я же уверена, что ребенок имеет право на нормальный углеводный обмен, хоть и с помощью инсулина, на активный образ жизни, на радость и счастье от отсутствия осложнений. Поэтому я решила всеми способами держать уровень сахара своего сына в норме. Да, конечно, в этом случае эпизоды гипогликемии неизбежны, но частые измерения и анализ полученного результата позволяют избежать большинства из них. А те, что случились, считаются легкими, т. е. ребенок жаловался только на общую слабость, а явные признаки (потливость, сердцебиение и пр.) я наблюдала (и надеюсь, так и будет в будущем) очень-очень редко.
В одном из исследований было доказано, что случаи легкого недомогания вследствие снижения уровня сахара никак не отражались на работоспособности и успеваемости в школе. Поэтому считаю, что выбранная мной тактика, хоть и жесткая, но имеет право на существование.
Итак, вы определились с целевым уровнем гликемии: допустим, это 5,0 ммоль/л. Дальше вам нужно знать, какой у вас уровень сахара на данный момент, например, он составляет 10 ммоль/л. Теперь вам нужно выяснить разницу сахаров. В нашем случае это лишние 5 ммоль/л (10 ммоль/л-5,0 ммоль/л). А теперь вам нужно эту разницу сахаров разделить на ваш коэффициент чувствительности, например, он равен 2,5. Вот и получаем компенсационную дозу инсулина 2 ед, которая должна усвоить ваши лишние 5 ммоль/л (5,0 ммоль/л / 2,5 = 2 ед инсулина), т. е. к рассчитанной дозе болюса вам нужно прибавить еще 2 ед на понижение.
Данное правило и коэффициент чувствительности действуют и в обратном порядке. Например, у вас изначально не высокий сахар в крови, а наоборот, низкий. Тут берется тот же целевой уровень сахара. К примеру, целевой уровень сахара — 5,0 ммоль/л, а у вас при измерении всего 3,2 ммоль/л. В этом случае точно так же смотрится разница сахаров, только в этом случае цифра будет отрицательной (3,2 ммоль/л – 5,0 ммоль/л = -1,8 ммоль/л). Теперь также полученный показатель делим на коэффициент чувствительности (-1,8 ммоль/л / 2,5 = – 0,72). Получается, что вам нужно из рассчитанной дозы болюса вычесть 0,72 ед на повышение.
Как проверить работает ли рассчитанный коэффициент
Перед тем, как начать использовать коэффициент чувствительности в повседневной жизни, нужно проверить, действительно ли он снижает на ожидаемое количество ммоль/л? Как сделать это правильно? Есть несколько правил, которые нужно соблюсти.
- Должно пройти не менее двух часов без еды и дополнительных инъекций инсулина.
- Проверять нужно только при изначально завышенном уровне сахара (не менее 10 ммоль/л).
- В последующие 4-6 часов следует ничего не есть, не колоть дополнительно инсулин и не заниматься физ. нагрузками. (для ультракоротких 4 часа, для простого инсулина – 6 часов)
- Оценивать эффект от введенного инсулина только через 2 часа.
Если уровень сахара через 4-6 часов уменьшился более чем на 1,5 ммоль/л от целевого значения, то значит, чувствительность к инсулину еще больше и коэффициент нужно увеличить примерно на 0,6.
Если уровень сахара через 4-6 часов увеличился более чем на 1,5 ммоль/л от целевого значения, то значит, чувствительность к инсулину меньше и коэффициент нужно уменьшить примерно на 0,6.
Если уровень сахара по окончанию действия инсулина в пределах целевого уровня, то коэффициент подобран правильно.
Особенности использования коэффициента чувствительности на практике
Использование данного коэффициента требует соблюдения нескольких несложных правил, чтобы компенсация для вас была удачной и легкой.
- Когда вы ввели компенсационную дозу, не нужно в течение последующих 2 часов больше вводить дополнительные дозы инсулина. Дождитесь указанного времени, а потом проанализируйте ситуацию и сделайте выводы.
- Если вы через 2 часа хотите ввести еще дозу инсулина на понижение, то сначала нужно вычислить остаточную активность введенного ранее инсулина. Как это делать, я расскажу уже в следующих статьях, поэтому подписывайтесь на обновления, чтобы не пропустить.
- Если сахар крови перед едой ниже целевого уровня, то не забудьте вычесть дозу инсулина на повышение.
- Пересчитывайте свой коэффициент чувствительности всякий раз, когда заболели простудными заболеваниями, заметили частые гипо или высокие сахара, регулярно занимаетесь спортом, со сменой погодных условий или времени года.
Как вы успели заметить, в результате расчетов получаются далеко не целые цифры. Лучше всего с этим справляются инсулиновые помпы, но вполне хорошо можно набирать и вводить такие дозы на шприц-ручках с шагом 0,5 ед. На сегодня это шприц-ручки HumaPen Luxura НD (шаг 0,5 ед) и Шприц-ручка NovoPen 3 Demi шаг (0,5 ед)
Как вводить маленькие дозы инсулина на понижение с помощью шприц-ручек, я расскажу уже в следующей статье совсем скоро. Не пропустите, возможно, будет видео-ролик. На этом все. Удачного болюса и хороших сахаров всем!
С теплотой и заботой, эндокринолог Лебедева Диляра Ильгизовна 
#Похожие статьи
Методика и особенности компенсации (Хлебные единицы, подсчет доз инсулина и пр.)
31.10.2013 23:23
Методика и особенности компенсации (Хлебные единицы, подсчет доз инсулина и пр.)
08.03.2013 19:52
Методика и особенности компенсации (Хлебные единицы, подсчет доз инсулина и пр.)
01.10.2013 14:21
Методика и особенности компенсации (Хлебные единицы, подсчет доз инсулина и пр.)
18.11.2013 23:25




Здравствуйте, дИЛЯРА! Прочитал Вашу статью и не совсем ее понял как расчитать свой коэффициент. Вы, в примере приводите возраст 75лет, но столько лет с диабетом люди – не живут. Возмите 60лет,Я уже писал Вам “в контакте” на что вы ответили, что не имеете моих данных, так вот они.Мне сейчас 61год, Выявили диабет 2типа в 1998г. До 2006г. не лечился, а потом назначили инсулин. Вначале этого года мне сказал эндокринолог, что диабет перешел в 1тип, глюкофаж – отменили, и я сразу же попвтался получить тестполоски бесплатно через министерство здравохранения области, но не тут-то было. У меня забрали амб. карту, проверили и… Подробнее »
К чему такие пессимистические мысли? Живут и дольше. Ваш коэффициент чувствительности равен 1800/(108*18)= 0,92. Т.е 1 ед новорапида снижает на 0,92 ммоль/л. У вас очень большая доза и высокая инсулинорезистентность, поэтому коэффициент получился такой. Этот коэффициент, как вы могли понять, нужен чтобы считать дозу на понижение или повышение, но не для расчета количества инсулина на еду. Для этого у нас есть термин “компенсационный коэффициент”, о котором я говорила в этой статье https://saxarvnorme.ru/kak-podobrat-korotkij-insulin.html
Диляра, насколько мне известно, правилами 1500 и 1800 уже не пользуются в современной диабетологии. Для расчета фчи (фактора чувствительности к инсулину) у пациентов на аналогах человеческих инсулинов применяют формулу 100:СДИ (суточная доза инсулина), а для человеческих инсулинов работает формула 83:СДИ. СДИ – суммарная доза прандиального и базального инсулина за сутки.
Это одно и тоже. Просто в моей формуле указывается поправочный коэффициент для перевода ммль/л, если бы его не было, то получается значение для мг/дл. Ведь некоторые пользуются этими единицами измерения. В вашей же формуле это деление уже произведено. Можете сами проверить: 1800:18=100 и 1500:18=83. Остается только значения поделить на суточное количество инсулина.
Болдшое спасибо!
Диляра, здравствуйте. Я, возможно, не совсем по теме, но все же. Спасибо Вам огромное за статьи. Читаешь их и прнимаешь, что возможно многое, главное не опускать руки. Мне 43 года, проверила сахар, оказалось – 6,1. Была у эндокринолога, пока сдаю дополнительные анализы. Но настроение ужасное, никак не получается вывести себя из этого состояния. А Вам спсибо за заботу о людях!
Если кровь была венозная, то это пока норма. Но если есть факторы риска, то нужно дальнейшее исследование углеводного обмена
Читаю и у меня, достаточно молодой барышни, мозг начинает “вскипать” : для того, чтобы держать сахар в норме необходимо три высших образования. Раньше я думала, что достаточно устранить из пищи лёгкие углеводы, вести здоровый образ жизни, делать вовремя инъекции инсулина или пить сахароснижающие препараты и заболевание можно держать под контролем. А на деле оказывается, что вся жизнь диабетика-сплошная высшая математика : учти ГИ, посчитай ХЕ, рассчитай базовый и короткий инсулин, проведи коррекцию дозы препарата с учётом коэфициента чувствительности к инсулину… Представляю, как сложно приходится пожилым людям, особенно тем, кому диагноз поставили уже в возрасте, и понимаю, отчего осложнения встречаются сплошь… Подробнее »
На самом деле со временем начинаешь интуитивно рассчитывать правильно и считать в уме. Мастерство не пропьешь:)
Диляра, здравствуйте! В таблице гликемических индексов есть, я считаю, неправильные данные о семечках. Данные о семечках подсолнуха и тыквы, нужно поменять местами. Во многих таблицах семечки подсолнуха содержат 16-18грамм углеводов, а в Вашей таблице – 4 грамма. Дело в том, что раньше я наедал себе сахар вечером при просмотре кино и не считал, что ел углеводы, а по утрам удивлялся почему у меня растет сахар. Сейчас я ем тыквенные семечки и повышения сахаров – нет. А коэффицент чувствительности к инсулину у меня не 0,92 как Вы подсчитали, а 5ед. инсулина уменьшает сахар в крови на 1 ммоль.
Владислав, все эти таблицы ориентировочные. Они вообще могут встречаться с разными цифрами. Самое главное выбрать какую-то себе, и пользоваться ею, подстраиваясь. Кстати чувствительность к разным продуктам у каждого разная. У нас например на кукурузу в початках практически нет повышения, я использую очень маленькие дозы инсулина, в то время как у него достаточно высокий ГИ (70). Все нужно тестировать и знать свои особенности. Как вы считали коэффициент? Коэффициент чувствительности подразумевает, что 1 ед инсулина снижает на столько-то ммоль/л сахара. Я посчитала, что 1 ед инсулина снизит вам на 0,92 ммоль/л. Почему вы берете 5 ед инсулина? Приведите формулу
Галина, не пугайтесь! Пересмотрите свой рацион питания и уменьшите кол-во углеводов и особенно на ночь.
Владислав, огромное спасибо, что не остались равнодушны! Рацион уже пересмотрела, сладкое, всю выпечку (кроме ржаного хлеба 100-150 гр в день), картофель, рис исключила. Крупы и те боюсь есть. Мои близкие уже начинают беспокоиться, а не слишком ли я урезала свой рацион. Кровь была капиллярная, поэтому и волнуюсь
Диляра, недавно прочитала о том, что некоторые эндокринологи рекомендуют диабетикам принимать препарат Бенфотиамин, якобы он способен не дать развиться осложнениям. Принимать его надо пожизненно. Хотелось бы узнать Ваше мнение по этому вопросу как специалиста. Заранее спасибо!
Это специальная формула витамина В6, содержится в мильгамме. Я уже говорила о ней в статье про полинейропатию. Можно принимать курсами 2 раза в год, но без хорошей компенсации она от осложнений не спасет.
Моя мама больна диабетом 2 типа уже 10 лет – ей уже 85 -принимает манинил 3,5
Сожалею. У вас был вопрос?